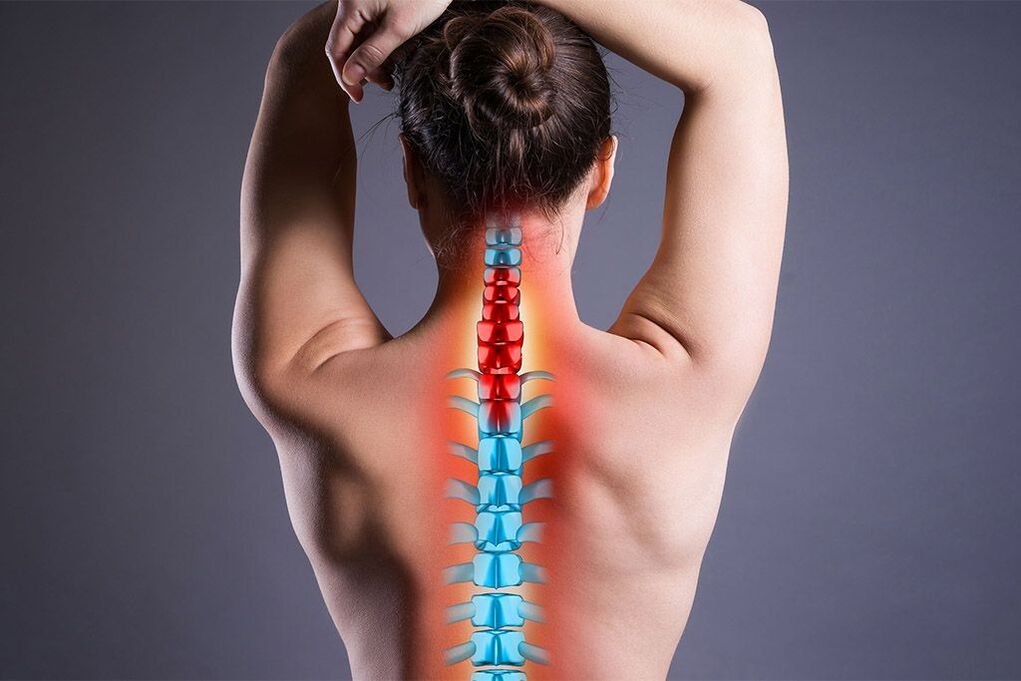
Ca urmare a mersului drept al omului, coloana vertebrală, ca structură axială, a preluat sarcina principală. De aceea, procesele degenerative și distrofice sunt consecințe destul de comune ale vieții umane. Una dintre cele mai frecvente boli ale sistemului musculo-scheletic este osteocondroza, care aduce disconfort sever și poate duce la dizabilitate. Acest articol va discuta cea mai severă formă a acestei patologii - osteocondroza comună.
caracteristici generale
Osteocondroza este o boală degenerativă a coloanei vertebrale, care afectează cel mai adesea regiunile toracice, lombare și cervicale. Această patologie are o corelație directă cu vârsta. Boala este mult mai frecventă la persoanele cu vârsta peste 40 de ani, dar recent a existat o tendință de întinerire. Osteocondroza comună diferă prin faptul că afectează mai mult de o secțiune a unui departament sau mai multe departamente simultan. Datorită dezvoltării progresive a proceselor degenerative nu numai în țesutul osos, ci și în aparatul ligamentar al coloanei vertebrale, vertebrele devin mobile și pun presiune asupra nervilor și vaselor de sânge. Simptomele osteocondrozei comune sunt asociate cu aceasta, dar este de remarcat faptul că boala poate fi asimptomatică de ceva timp.
Important! Patologia necesită un control multidisciplinar, deoarece afectează nu numai sistemul musculo-scheletic, ci și sistemul nervos, precum și organele interne. Pe lângă coloana vertebrală în sine, procesul patologic poate afecta și alte elemente ale scheletului.
Etiologie și patogeneză
Există multe motive pentru osteocondroza răspândită. Unele dintre ele sunt asociate cu defecte ale scheletului congenital, altele cu încărcare inadecvată în timpul activității viguroase. Factorii deosebit de comuni care contribuie la dezvoltarea tabloului clinic sunt:
- leziuni;
- picioare plate;
- picior bot - deformare a piciorului (equinovarus, varus, valgus, în funcție de poziția călcâiului);
- lucrări legate de ridicarea greutăților;
- practicarea de sport fără a se încălzi sau a încălzi mușchii;
- lucrează la temperaturi scăzute.
Temperaturile scăzute sunt considerate factori provocatori, deoarece frigul modifică temporar structura moleculară a țesuturilor moi, reduce intensitatea circulației sângelui, reduce conductivitatea impulsurilor nervoase și metabolismul și, prin urmare, funcționarea sistemului imunitar. Alte motive perturbă biomecanica coloanei vertebrale și contribuie la uzura rapidă a discurilor intervertebrale.
Durerea în osteocondroza larg răspândită poate fi o consecință a osteofitelor sau a deformării discului. Durerea este de obicei radiculară, adică. asociat cu compresia rădăcinilor nervoase posterioare.
Osteocondroza comună imită cu ușurință alte afecțiuni. Cu leziuni în regiunea toracică, durerea apare în zona inimii și este confundată cu procese ischemice, iar cu afectarea regiunilor lombare - pentru radiculită.
Simptome
Manifestările clinice vor depinde de ce părți sunt afectate și în ce combinație.
Când coloana cervicală este afectată, sunt caracteristice următoarele:
- tensiune arterială instabilă;
- durere de cap;
- lipsa de coordonare;
- durere în mâini;
- amorțeală în partea superioară a corpului și brațe.
Pentru patologia în regiunea toracică:
- nevralgie intercostală;
- rigiditate la nivelul brațelor și gâtului;
- disfuncție a organelor interne.
Dacă regiunea lombară este afectată:
- ardere;
- tulburări urinare;
- spasme;
- durere la mers.
Pe baza celor de mai sus, este ușor de concluzionat că patologia afectează nu numai coloana vertebrală și articulațiile mari, ci și sistemul nervos autonom. Acesta din urmă este asociat cu întreruperi în funcționarea organelor interne. Osteocondroza polisegmentară comună se poate agrava uneori. În astfel de cazuri, manifestările sunt mult mai intense. Cu o combinație de tulburări din mai multe departamente, simptomele vor fi corespunzătoare.
Complicații
Osteocondroza poate fi împărțită condiționat în osteocondroză moderată, care este un proces natural de uzură a coloanei vertebrale ca urmare a activității de viață și osteocondroză severă, care este cel mai adesea caracterizată prin complicații.
Osteocondroza moderată este ușor de tratat cu tratament conservator. Și dacă este imposibil să opriți complet procesul inevitabil de îmbătrânire, atunci este foarte posibil să îl încetiniți semnificativ. Complicațiile la care poate duce osteocondroza severă sunt următoarele.
- Spondiloartroza.
- Degenerarea discului intervertebral.
- Stenoza coloanei vertebrale.
Important! Discurile intervertebrale acționează ca un amortizor și reduc frecarea dintre vertebre. Procesele degenerative din aceste structuri pot duce la proeminența nucleului pulpos al discului și la hernie intervertebrală. Proeminența duce la comprimarea rădăcinilor și durere.
Spondiloartroza este degenerarea articulațiilor fațete care leagă vertebrele adiacente. Într-un alt mod, astfel de articulații sunt numite articulații fațete. Când cartilajul articular este deteriorat, are loc un contact dureros între vertebre. Odată cu degenerarea articulațiilor fațete, apar cel mai adesea excrescențe osoase, ceea ce duce la spondiloză.
Stenoza este o îngustare (în acest caz, a canalului spinal). De obicei, stenoza este rezultatul unor patologii precum hernia intervertebrală sau spondiloza. Creșterile osoase și proeminențele herniei comprimă rădăcinile nervoase în punctele lor de intrare și ieșire.
Tabloul clinic al osteocondrozei severe este rezultatul unor complicații:
- durere cronică la nivelul coloanei vertebrale;
- frecarea suprafetelor osoase;
- rigiditate;
- slăbiciune musculară bruscă;
- scăderea reflexelor;
- furnicături la nivelul membrelor;
- durere radiantă;
- simptome de sciatică.
Sciatica este cauzată de compresia nervului sciatic.
Clasificare
Există patru grade de osteocondroză. Clasificarea are loc pe baza istoricului colectat și cu ajutorul metodelor instrumentale de diagnosticare. Principalele criterii din această clasificare sunt durerea și simptomele neurologice.
- Gradul I - durerea este ușor ameliorată cu medicamente.
- Gradul II - caracterizat prin durere prelungită și deformare a coloanei vertebrale cu simptome neurologice moderate.
- Gradul III - durerea este sistematică, simptomele neurologice sunt semnificative.
- Gradul IV - durere constantă, deficite neurologice multiple. Tulburări în conducerea impulsurilor nervoase. Paralizie și pareză.
În cazul osteocondrozei displazice larg răspândite, pacientului i se atribuie statutul de handicap. În funcție de starea generală a pacientului, de gradul și intensitatea dezvoltării tabloului clinic, dizabilitatea poate fi din trei grupe.
Tipuri de handicap în osteocondroză.
| grup | Descriere |
|---|---|
| Primul grup | Funcțiile coloanei vertebrale se pierd. Pacientul este incapabil să se miște independent și să aibă grijă de el însuși. |
| A doua grupă | Pacientul este capabil să se miște și să îndeplinească sarcini mici, dar perioadele de exacerbare sunt frecvente. Operația este contraindicată sau inutilă din anumite motive. Sau intervenția chirurgicală a fost deja efectuată, dar s-a dovedit a fi ineficientă. |
| A treia grupă | Pacientul este capabil să se îngrijească de sine. Există dureri și simptome vestibulare, dar frecvența exacerbărilor este moderată și periodică. |
Grupa de dizabilitate este desemnată de medic pe baza unor studii pentru a evalua capacitatea de muncă.
Diagnosticare
Când vizitați un medic, diagnosticul va consta din mai multe componente. Prima și cea mai importantă este colectarea anamnezelor pe baza informațiilor subiective date de pacient. Se acordă atenție istoricului familial, deoarece osteocondroza are o componentă genetică. Specialistul întreabă despre locul de muncă, condițiile de viață și evoluția bolii în sine, iar pacientul trebuie să descrie exact ceea ce îl deranjează. Cele mai bune rezultate pot fi obținute cu un feedback bun între pacient și medic.
Următoarea metodă este un studiu obiectiv, care este efectuat de un specialist însuși sau folosind metode instrumentale. Medicul verifică intervalul de mișcare a gâtului și a membrelor, care poate fi redus semnificativ din cauza durerii și rigidității. Folosind metoda palpării, el înregistrează cât de mult suferă spasme mușchii și cât de curbă este coloana vertebrală. Se atrage atenția asupra unui examen neurologic, cu ajutorul căruia pot fi urmărite reflexele slăbite. Acest simptom poate fi rezultatul compresiei sau leziunii nervului.
Metodele instrumentale pentru diagnosticarea osteocondrozei comune includ:
- Radiografia întregii coloane vertebrale în două proiecții.
- RMN pentru a evalua ligamentele și țesutul nervos.
- Un studiu electrofiziologic pentru a testa conducerea impulsurilor nervoase.
Raze X sunt eficiente pentru a determina prezența excrescentelor osoase - osteofite, îngustarea canalului spinal și prezența altor boli care sunt o consecință a osteocondrozei, de exemplu, scolioza.
Tomografia computerizată poate fi utilizată și împreună cu RMN. Folosind o scanare CT, puteți determina gradul de compresie a nervilor de către pinteni.
Diagnosticul de osteocondroză polisegmentară larg răspândită se pune dacă au fost excluse alte patologii care provoacă distrugerea vertebrelor (de exemplu, tuberculoza) și dacă sunt afectate mai multe segmente ale unuia sau mai multor departamente.
Există metode suplimentare de diagnosticare. Acestea includ:
- Scanarea osului.
- Discografie.
- Mielograma.
O scanare osoasa poate detecta afectiuni precum osteoartrita, fracturi sau infectii. Această metodă este radionuclidă și este potrivită pentru diagnosticul diferențial și pentru determinarea posibilelor complicații.
În timpul discografiei, un agent de contrast este injectat în nucleul pulpos al discului intervertebral. Această metodă este eficientă în determinarea prezenței unei hernii de disc.
Mielograma este, de asemenea, o metodă de cercetare a contrastului. Contrastul este injectat în canalul spinal și imaginea este înregistrată cu raze X sau CT. Folosind această metodă, puteți determina starea măduvei spinării, prezența îngustărilor și compresiilor.
Tratament
Tratamentul se bazează pe următoarele mecanisme.
- Încetinirea procesului degenerativ prin îmbunătățirea aportului de nutrienți către structurile sistemului musculo-scheletic.
- Stabilizarea coloanei vertebrale.
- Eliminarea fibrelor nervoase ciupite.
- Ameliorarea simptomelor.
Următoarele medicamente sunt utilizate pentru tratamentul medicamentos:
- medicamente antiinflamatoare nesteroidiene care ameliorează inflamația și durerea;
- Anilidele ameliorează durerea în stadiile inițiale;
- analgezice locale sub formă de unguente;
- relaxante musculare pentru a reduce spasmul muscular și pentru a crește gama de mișcare;
- Vitaminele B pentru a îmbunătăți conductivitatea țesutului nervos;
- condroprotectori, care reduc rata de progresie a proceselor degenerative prin integrarea substanțelor active (sulfat de condoitin și glucozamină) în celulele cartilajului. Ca urmare, metabolismul este normalizat și manifestările clinice sunt reduse. Medicamentul a fost utilizat de mult timp și necesită o consultare specială în timpul sarcinii, alăptării și prezenței bolilor gastro-intestinale. O contraindicație absolută este fenilcetonuria;
- antispasticele ameliorează spasmele mușchilor netezi și, prin urmare, atenuează manifestările osteocondrozei în organele interne;
- antioxidanti;
- antidepresive pentru a elimina componenta psihosomatică a acestei boli. Ele interferează cu transmiterea impulsurilor nervoase de la sistemul nervos central la creier. Promovează producția de endorfine și ajută la rezolvarea problemei insomniei cronice din cauza durerii constante.
- agenți neuropatici pentru a elimina deteriorarea terminațiilor nervoase.
- opiacee pentru durerea insuportabilă și ineficacitatea altor analgezice.
Următoarele sunt utilizate ca proceduri medicale invazive:
- injectarea de steroizi în spațiul epidural. Steroizii sunt medicamente antiinflamatoare puternice. Ele ameliorează inflamația rădăcinilor nervoase, ceea ce ajută la ameliorarea durerii cauzate de radiculopatie. Procedura complicata. Necesită un specialist calificat;
- injecții în articulația fațetă. Medicamentele injectate duc la amorțeală locală și ameliorarea durerii.
Este important de știut! Luarea medicamentelor nu are scopul de a scăpa de boală - nu există medicamente care ar putea elimina complet osteocondroza, care este o boală cronică. Medicamentele sunt prescrise numai pentru ameliorarea simptomelor.
Medicamentele sunt prescrise de medicul curant. Pacientul este informat despre posibilele efecte secundare ale fiecărui medicament și apoi decide singur ce curs de tratament să aleagă.
Pentru simptomele care dau motive de a suspecta osteocondroză, contactați un vertebrolog, un ortoped și un neurolog. Asistența medicală de înaltă calitate va consta într-o strânsă cooperare între acești specialiști între ei și cu pacientul.
Fizioterapie
Fizioterapia este folosită ca un set de măsuri terapeutice auxiliare pentru îmbunătățirea circulației sângelui și a metabolismului în țesutul afectat. Pentru osteocondroza pe scară largă, se folosesc următoarele metode.
- Electroforeza (bazată pe mișcarea particulelor coloidale sub influența unui câmp electric extern).
- Fonoforeza (o combinație de ultrasunete și medicamente).
- Magnetoterapia (utilizarea unui câmp magnetic static).
- Terapia UHF (terapie cu frecvență ultra înaltă).
- Electromiostimulare (stimularea nervilor și a mușchilor).
- Acupunctura (acupunctura).
- Expunerea la laser.
Pe lângă kinetoterapie, terapia manuală și kinetoterapie sunt utilizate în mod activ. Masajul profesional poate duce la remisie pe termen lung. Exercițiul terapeutic nu trebuie efectuat în timpul unei exacerbări a bolii, deoarece aceasta poate duce la complicații. În perioada de remisiune, activitatea fizică moderată menține tonusul muscular și, prin urmare, a coloanei vertebrale. Exercițiile sunt efectuate sub supravegherea unui instructor și sunt prescrise de medicul curant.
În timpul unei exacerbări, nu poți încălzi coloana vertebrală, dar poți purta un corset, dar doar pentru câteva ore. În alte cazuri, purtarea corsetului mai mult de câteva ore nu este optimă deoarece poate duce la atrofia musculară.
Terapia manuală poate crește clearance-ul nervilor ciupit și poate reduce simptomele neurologice. Metodele alternative sunt lipitorii și masajul cu vid. Aceste metode au ca scop îmbunătățirea circulației sângelui în zona afectată. Tratamentul sanitar spa este util. Se acordă o preferință deosebită procedurilor de apă.
Interventie chirurgicala
Atunci când tratează osteocondroza, specialiștii sunt mai dispuși să recurgă la terapia conservatoare, cu toate acestea, pentru un efect adecvat, este nevoie de mult timp, răbdare și respectarea scrupuloasă a recomandărilor pacientului. Dacă tratamentul conservator este ineficient, numai atunci trebuie să recurgeți la metode invazive. De obicei operația este paliativă. Aceasta înseamnă că operația va fi efectuată doar pentru ameliorarea simptomelor și îmbunătățirea comparativă a calității vieții, dar nu pentru o vindecare completă (este corect să spunem că tratamentul conservator nu duce nici la eliminarea completă a bolii, ci la receptivitatea pacientului). la terapia neinvazivă este un semn al unui prognostic bun).
Există două tipuri de intervenții chirurgicale: decompresie și stabilizare. Primul are ca scop ameliorarea compresiei nervoase, iar al doilea are ca scop stabilizarea coloanei vertebrale. Următoarele operațiuni sunt clasificate ca operațiuni de decompresie.
- Facetectomie – îndepărtarea articulațiilor fațetelor pentru a ușura compresia.
- Foraminotomia este o creștere a lumenului canalului spinal, care s-a îngustat din cauza osteofitelor.
- Laminectomia este îndepărtarea părții din spate a vertebrei, care poate fi deformată din cauza osteocondrozei.
- Laminotomie - îndepărtarea unui fragment din partea posterioară a vertebrei pentru a lărgi canalul spinal.
Aceste operatii necesita un abord posterior, dar in cazul herniei intervertebrale abordul chirurgical va fi anterior.
Operațiile de decompresie cu abord anterior sunt următoarele.
- Discectomie - îndepărtarea unui disc intervertebral.
- Corpectomie – îndepărtarea întregului corp vertebral cu discurile adiacente.
Operațiunile de stabilizare includ:
- Fuziunea coloanei vertebrale este o metodă de fuziune a vertebrelor.
- Disc intervertebral artificial.
Necesitatea operațiilor de stabilizare apare după discectomie.
Operațiile sunt rareori prescrise deoarece există riscul de a dezvolta complicații grave.
Complicațiile includ:
- recidive ale durerii;
- unire falsă;
- infecţie;
- flebită pe membre;
- încălcarea actului de a urina;
- durere datorată grefei;
- defectarea elementelor de fixare încorporate.
Perioada postoperatorie durează câteva luni. Suturile se vindecă la 2 săptămâni după operație. Dacă sunt detectate complicații, trebuie să consultați imediat un medic.
După operație, se efectuează un curs de reabilitare pentru a accelera procesul de vindecare și a restabili capacitatea deplină de lucru.
Recomandări generale
Nutriția adecvată ajută la prevenirea recidivelor exacerbarii osteocondrozei comune. Nutriția adecvată este în primul rând necesară pentru a menține o greutate corporală stabilă, deoarece excesul de greutate pune un stres suplimentar asupra coloanei vertebrale. În acest caz, dieta ar trebui să fie completă, fortificată și bogată în calciu, magneziu și potasiu. Este necesar să vă limitați consumul de cafea, deoarece evacuează calciul din organism. Este util să vizitați piscina. Ar trebui să evitați să rămâneți într-o singură poziție tot timpul.
Dacă există exacerbări frecvente și lipsă de disciplină pentru a respecta cu strictețe recomandările, cel mai bine este să urmați un curs complet de tratament într-un spital sub supravegherea unui medic.
Nu puteți lua medicamente pe cont propriu.
Să rezumam
Adesea, osteocondroza larg răspândită se dezvoltă după osteocondroza „unică" vindecată incomplet. Acest fapt sugerează că, dacă apare vreun disconfort, ar trebui să contactați imediat un medic, fără a spera că durerea va dispărea de la sine. În acest caz, va fi mult mai ușor să preveniți dezvoltarea altor patologii și cu atât mai mult să vindecați cauza principală.






























